Generalità
La sindrome del tunnel carpale è la neuropatia periferica più nota e frequente. Essa è dovuta alla compressione del nervo mediano all’interno del canale, o tunnel, carpale.
Il canale carpale è una struttura anatomica costituita dalle ossa carpali e dal legamento trasverso del carpo (o retinacolo dei flessori). All’interno del canale carpale decorrono i nove tendini dei flessori delle dita e, superiormente rispetto ad essi, il nervo mediano.

La patologia è causata da un aumento della pressione all’interno del canale carpale che si riflette direttamente sul nervo, causandone lo schiacciamento e la sofferenza. Si ritiene che l’origine sia multifattoriale, associata a fattori di rischio genetici, sociali, ambientali e occupazionali. Le forme secondarie possono derivare da lesioni del canale carpale (quali tumori, tessuto sinoviale ipertrofico, anomalie anatomiche causate da precedenti traumi), patologie metaboliche e reumatiche. Anche la gravidanza e i cambiamenti ormonali che ne conseguono possono essere un fattore scatenante.
La sindrome del tunnel carpale ha una prevalenza tra il 3% e il 5% nella popolazione generale, con picchi fino all’8% nella popolazione attiva e risulta più frequente nel sesso femminile. Il 60-70% dei soggetti colpiti dalla patologia presenterà sintomi anche all’arto controlaterale; qualora monolaterale la sindrome si presenterà più spesso all’arto dominante.
Clinica
Nella fase iniziale della sindrome del tunnel carpale possono essere presenti diversi sintomi che coinvolgono le prime tre dita della mano (pollice, indice e medio).
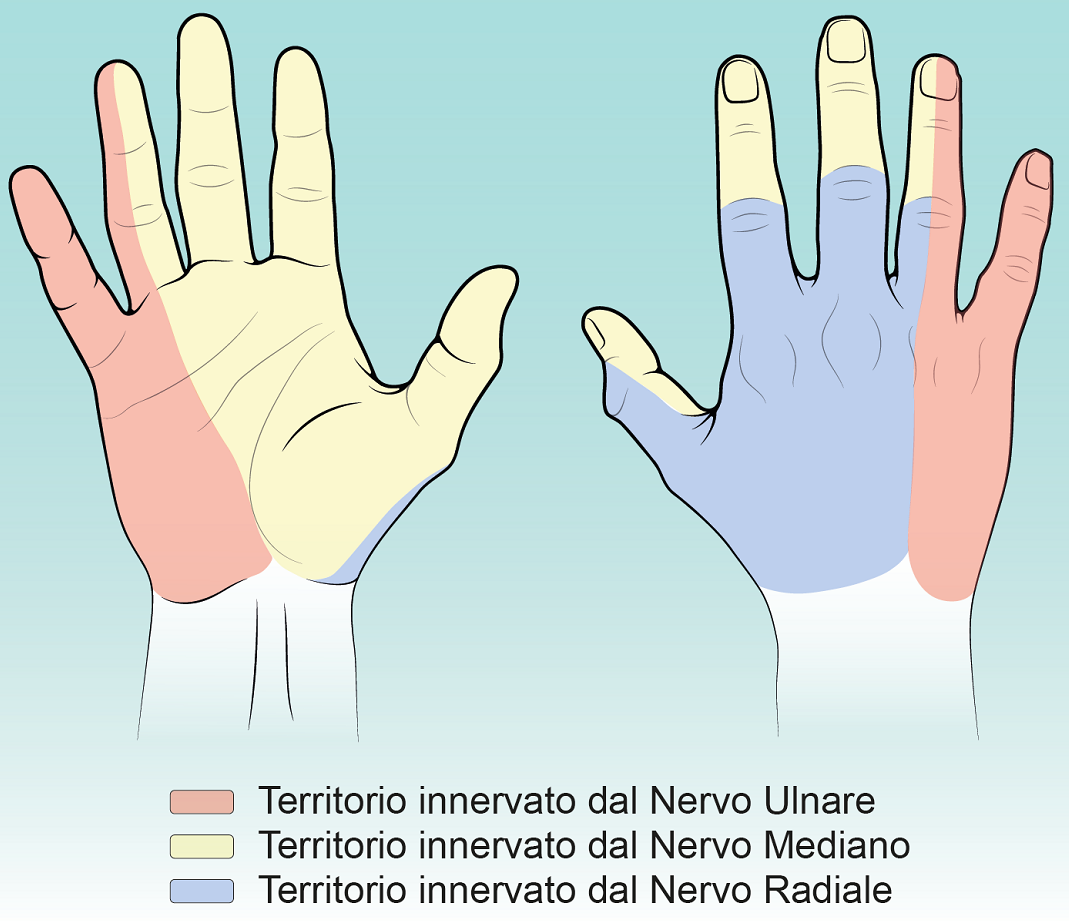
Generalmente il paziente lamenta dolore, alterazioni della sensibilità come intorpidimento, formicolii e bruciori. I sintomi si presentano soprattutto alla notte, causando frequenti risvegli e necessità di scuotere e agitare la mano per farli recedere. Al mattino, in genere, persiste una sensazione di impaccio e rigidità della mano che tende a migliorare nel corso della giornata. Nelle fasi successive i sintomi diventano progressivamente più invalidanti e si presentano sempre più spesso anche di giorno, durante le attività manuali, specie se ripetitive. Nelle fasi terminali del processo si può arrivare alla completa perdita della sensibilità termica e dolorifica.
Diagnosi
La diagnosi di sindrome del tunnel carpale è, essenzialmente, clinica, confermata dalle indagini strumentali. All’ispezione è evidenziabile una ipotrofia della muscolatura alla base del pollice, fino a quadri di impossibilità all’esecuzione della pinza pollice-indice. Durante la visita vengono eseguiti alcuni test provocativi specifici che evocano la sintomatologia tipica (Test di DUrkan, test di Phalen e Phalen inverso, test di Tinel).
La diagnosi clinica è supportata dall’utilizzo dell’elettromiografia ed elettroneurografia che possono confermare la lesione del nervo mediano, quantificare il grado di compressione, localizzarne l’origine a livello del tunnel carpale ed escludere altre cause di neuropatia. Anche l’ecografia fornisce informazioni utili, consentendo di rilevare l’ispessimento e la deformazione del nervo compresso al di sotto del legamento trasverso.
Trattamento
Nelle fasi iniziali viene preso in considerazione il trattamento conservativo, basato sull’applicazione topica di antinfiammatorio locale, l’utilizzo di un tutore di polso, terapie fisiche, in particolare la YAG laser-terapia e l’utilizzo di integratori a base di L-acetil-carnitina, acido alfa-lipoico e vitamine del gruppo B.
In caso di sintomatologia particolarmente invalidante insorta da breve tempo è possibile eseguire un’infiltrazione con corticosteroidi, preferibilmente sotto controllo ecografico, all’interno del canale carpale.
In caso di fallimento della terapia conservativa o qualora il deficit fosse severo già alla prima visita, si consiglia di eseguire l’intervento. L’intervento viene eseguito in anestesia locale senza laccio emostatico (tecnica WALANT – Wide Awake Local Anesthesia No Tourniquet). Attraverso una piccola incisione alla base del palmo della mano si esegue la sezione del “tetto” del canale carpale (legamento trasverso), liberando il nervo mediano. Suturata la cute si applica un bendaggio da mantenere i primi giorni. Da subito si invita il paziente ad utilizzare la mano per le piccole attività quotidiane (mangiare, vestirsi). Viene consegnato un protocollo riabilitativo comprendente semplici esercizi eseguibili autonomamente, rendendo, in genere, non necessario un trattamento riabilitativo fisioterapico assistito. Il primo sintomo a recedere sono le parestesie notturne. Nel post-operatorio si assiste inizialmente alla scomparsa delle parestesie alle dita, mentre, per il recupero della sensibilità fine, possono rendersi necessari diversi mesi. I tempi di recupero sono direttamente proporzionali alla gravità del deficit ed al tempo intercorso dalla comparsa della sintomatologia.
Caso clinico
Donna 68, casalinga (figura 3). Da molti mesi avvertiva parestesie alle prime tre dita della mano destra. Per tale sintomatologia eseguiva cure mediche, fisiche ed infiltrazioni locali a base di corticosteroidi con parziale beneficio.
Esame Obiettivo: ipoestesia alle prime tre dita e metà radiale del quarto, ipotrofia eminenza tenar, test di Durkan, Phalen, Phalen inverso e Tinel al carpo positivi. Ipoeccitabilità all’elettromiografia dei muscoli con diagnosi di compressione del nervo mediano al carpo di grado severo. In corso di intervento, dopo sezione del legamento trasverso, il nervo mediano appariva compresso, deformato a clessidra ed avvolto da tessuto infiammatorio, veniva eseguita cauta neurolisi con liberazione del nervo da abbondati aderenze fibrose e tessuto infiammatorio.
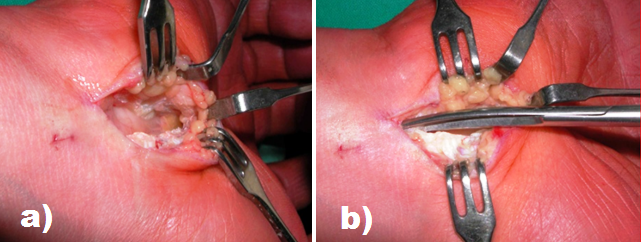
A 5 mesi di distanza dall'intervento, scomparsa dei fenomeni irritativi, ma persistenza del deficit dei muscoli innervati dal nervo mediano, per quanto attenuato.
Scheda revisionata il: 7 febbario 2022
Contatti

